日本甲状腺学会認定
専門医施設
甲状腺専門クリニックとして、高度な専門医療の提供と適切な医療連携を目指します。
専門性、合理性、共感力を大切に、患者さんに寄り添う治療を提供します。
甲状腺学会認定の専門医による診療
バセドウ病や橋本病・甲状腺機能低下症の治療、
不妊治療中・妊娠中の甲状腺機能管理、
甲状腺腫瘍の診断はお任せください。
受診当日に検査実施、結果も判明
診断に必要な甲状腺ホルモンと抗体検査、
超音波検査は初診当日に結果判明。
腫瘍の細胞診検査も初診当日に実施します。

クリニック紹介
専門性、合理性、共感力を大切に、患者さんに寄り添う治療を提供します。男性医師だけでなく、女性医師も在籍しており、どのような方でも安心して受診できる体制と医療設備を整えています。

診療内容
甲状腺機能異常を起こす病気の診断と治療、甲状腺腫瘍の診断に関して多数の症例経験を有します。甲状腺専門外科、甲状腺眼症専門眼科、不妊クリニックとの緊密な連携により、ほとんどの甲状腺の病気に対応できます。
 スケジュール
スケジュール
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 |
|---|---|---|---|---|---|---|
|
午前 09:00~12:40(初診受付 09:00~11:00)
09:00~12:40初診受付
09:00~11:00 |
ー | ○ | ○ | ○ | ○ | ○ |
|
午後 14:00~16:40(初診受付 14:00~15:20)
14:00~16:40初診受付 14:00~15:20 |
ー | ○ | ー | ○ | ー | ○ |
|
夜 17:20~20:20(初診受付 17:20~19:00)
17:20~20:20初診受付
17:20~19:00 |
ー | ー | ○ | ー | ○ | ー |
(月曜・日祝休診)
 お知らせ
お知らせ
2024年04月01日
広報:2024年4月5日(金)から甲状腺外科専門の笹井医師の腫瘍外来を開始しました。
笹井久徳医師の腫瘍外来は毎週金曜日の夜診察の時間帯です。
(略歴)
2014年7月~2019年3月:隈病院 頭頸部外科・甲状腺外科
2019年4月~現在:住友病院 耳鼻咽喉科・頭頸部外科 診療部長
(専門医資格)
日本耳鼻咽喉科頭頸部外科学会認定専門医・指導医
日本内分泌外科学会認定専門医
日本甲状腺学会認定専門医
2024年04月01日
広報:2024年4月1日付で非常勤の日高洋医師が、学術顧問として常勤医師となりました。
これまでの水曜夜の診察に加えて、火曜日の午前および土曜日の午前・午後に診療を担当しております。
(略歴)
1987年:広島大学医学部卒業
1997年:大阪大学医学部臨床検査診断学 助教授
2007年:大阪大学医学部附属病院 病院教授、大学院医学系研究科内科学講座(臨床検査診断学)准教授
2015年:大阪大学大学院医学系研究科 内科学講座(病院臨床検査学)准教授
2024年4月:岡本甲状腺クリニック 学術顧問
(専門医資格)
日本甲状腺学会認定専門医
臨床検査専門医
2023年11月03日
学術:岡本院長が日本IVF学会学術集会で特別講演を行いました
 アクセス
アクセス
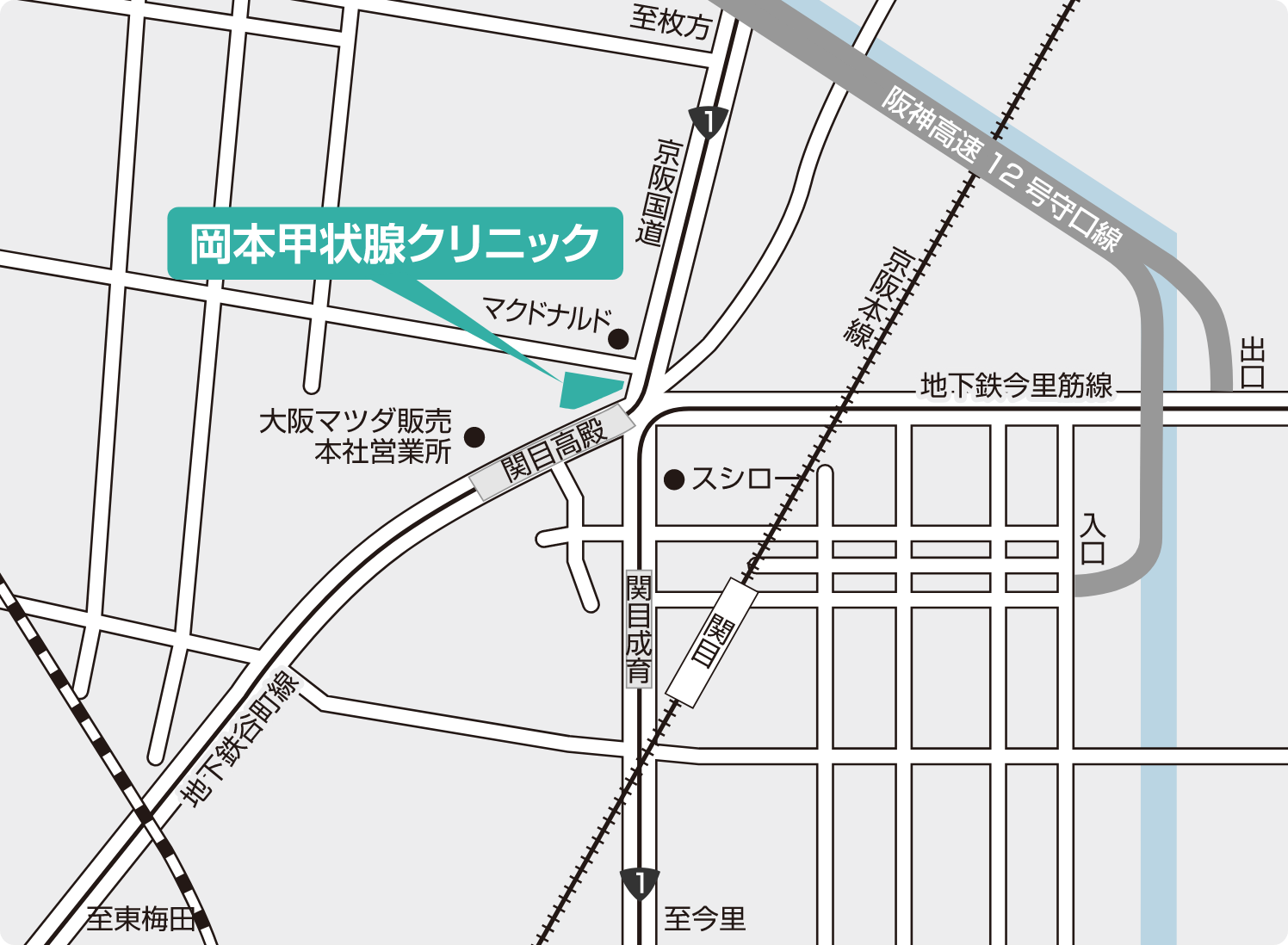
近隣図
路線図
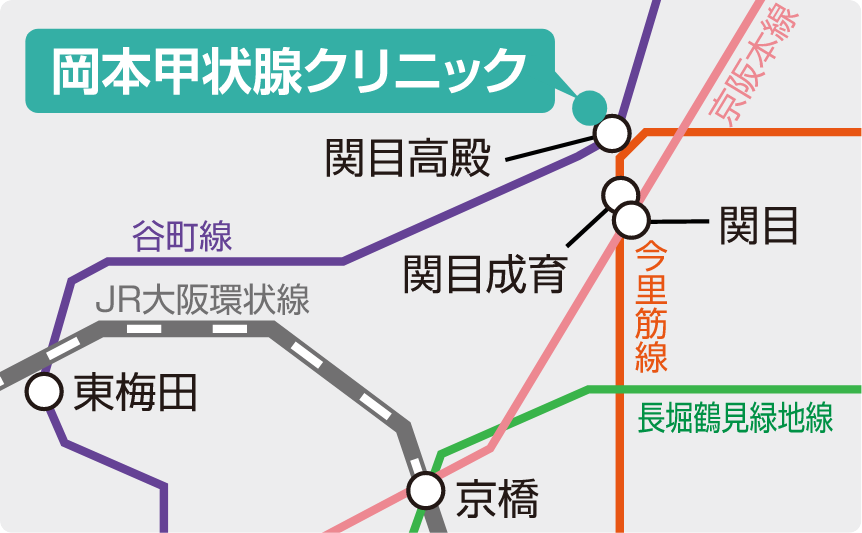
谷町線 関目高殿駅
(東梅田から9分)4号出口すぐ
今里筋線 関目成育駅
2号出口を左方向、北に徒歩4分
京阪本線 関目駅(京橋から4分)
西改札口を出て右方向、北に徒歩5分
自動車は、阪神高速12号守口線 森小路出口 を右折、
国道163 号線を西に760m。
(駐車場は近隣のコインパーキングをご利用ください。)
岡本甲状腺クリニック
〒535-0031大阪市旭区高殿4-22-26
 病気について
病気について
バセドウ病、橋本病・甲状腺機能低下症、甲状腺と妊娠・不妊治療、甲状腺腫瘍、
無痛性甲状腺炎、亜急性甲状腺炎など代表的な病気について解説しています。



